



杭州网讯 当问到麻醉医生是做什么的?很多人的第一反应就是在手术前打好麻醉针让病人睡着的人,仅此而已。其实麻醉医生不仅仅是打一针那么简单,而且随着医学的不断发展,人们对舒适化医疗的要求越来越高,麻醉医生的工作范围已经从手术室内的临床麻醉延展到手术室外的无痛诊疗,做到最大化地减少病人的痛苦和恐惧。
但是大众对麻醉的认识还有误区,大多数人对麻醉工作一知半解。时值2019年“中国麻醉周”,杭州网记者走近浙江大学医学院附属第二医院麻醉手术部主任、浙江省医学会麻醉学分会主任委员、浙江省临床麻醉质控中心常务副主任严敏教授,帮助大家了解麻醉医生的工作,认识疼痛的危害,解除对麻醉的疑虑和困惑……
74岁肺癌患者气管堵塞90%
无痛支气管镜下生命通道重新开放
王大伯今年74岁,半年来体重持续下降,20天前突发气急,进食后呕吐、咳嗽,1天前气急加重,进食时呛咳明显,无法言语,家人立即送入浙江大学医学院附属第二医院就诊。
胸部CT中可以看出王大伯的左半边的整个肺几乎完全堵住了,所以才会在当天出现严重的呼吸困难。王大伯既往有高血压,冠心病,10余年前还患过脑梗塞。急需解决呼吸困难症状,否则时刻威胁生命。
呼吸科医生认为需要急诊做支气管镜检查治疗,家属和患者非常担心,这气管镜要从鼻腔进入到气管内,得有多痛苦啊!而且此时的王大伯异常烦躁、焦虑不安,根部无法完成检查过程中平静地躺在手术床上一动不动的要求,加上本来就有心脏病,会不会经受不了刺激发生危险?呼吸科医生解释,可以做无痛支气管镜,已经邀请麻醉医生来会诊了,会制定一个最为舒适安全的治疗方案。
这个时候家属犯了嘀咕,麻醉有这么重要吗?上麻醉会不会增加风险啊?呼吸科医生又说,他们负责手术,操作过程中患者的生命安全是交给麻醉医生去管的。
浙大二院麻醉手术部严敏教授带领资深麻醉医生团队,仔细评估王大伯病情,为王大伯制定了个性化的中深度镇静麻醉方案。在严密的监护下,麻醉药缓缓注入王大伯体内,他渐渐从焦躁不安的情绪中放松了下来,支气管镜终于得以顺利进入气管下段,发现气管下段已经严重狭窄,90%被堵住了。气管镜下置入了2枚支架后,气道被迅速打开。操作结束,麻醉医生停止给药,大约5分钟后,王大伯苏醒,完全没有了憋闷气急的症状,对治疗过程没有任何痛苦的记忆,术后恢复良好并出院。
严敏教授:无痛支气管镜检查是内镜中心各项检查中难度系数较高的检查
身患肺癌的王大伯,肿瘤压迫导致气道严重狭窄,身为70多岁的高龄病患手术为什么还能如此顺利?
严敏教授说,给患者实施麻醉时,最关键的就在于麻醉医生对麻醉深度和麻醉药品剂量的把控,既要让患者睡着,避免呛咳、误吸等不良反应,又要保留患者的自主呼吸,麻醉药多了少了都不行,必须恰到好处。如果剂量不够,无法达到无痛的要求,患者的体验得不到改善;如果剂量过了,可能会导致窒息的风险。
临床上的传统操作是在咽部作局部表面麻醉,让患者在清醒的状态下接受检查 ,当气管镜进入声门及声门以下气管时 ,患者容易出现咳嗽、憋气、恶心等不适感,尤其是一些存在心脑血管疾病或肺部基础疾病的患者,更是普遍存在情绪紧张或恐惧心理,致使不愿接受检查或在检查中无法配合,有时甚至不得不中断操作,有些患者因此失去了宝贵的治疗时机,给自己及家人带来了巨大痛苦。
再者,麻醉医生的工作也远比大家想象的复杂。手术医生上了手术台,全身心地放在操作的细节中,不可能再去关心病人全身情况怎么样了,这个时候,病人的性命谁来负责呢?这就是麻醉医生大显身手的时候了。俗话说:外科医生治病,麻醉医生保命。换成专业的说法就是,麻醉医生要在保障患者安全的前提下,尽力为患者提供最佳的手术环境,让患者在不知不觉的状态下接受手术治疗,并且在手术后舒适、无痛的顺利康复。
浙大二院麻醉科是浙江省麻醉质量控制中心依托单位,2013年11月开展首例无痛支气管镜诊疗,为一位56岁男性肺癌患者完成气管支架置入手术。此后,医院无痛支气管镜诊疗量逐年上升,据统计,去年共开展2000余例无痛支气管镜诊疗,无痛比例达到60%以上。
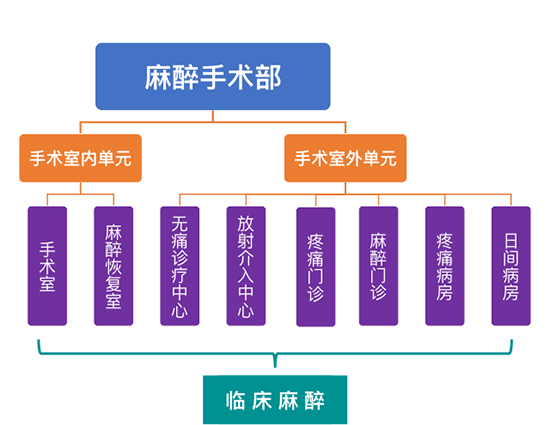
手术室外的麻醉数量逐年增多
临床麻醉分为“手术室内单元”和“手术室外单元”。 “手术室内单元”指的是传统的手术室和麻醉恢复室,通俗来说就是“动大手术”的地方。“手术室外单元”又细分为无痛诊疗中心、介入中心、疼痛门诊、麻醉门诊、疼痛病房、日间病房。
严敏教授告诉记者,以前的急诊手术,大部分是那些严重车祸、意外创伤的病人,但是近年来随着酒驾查处越来越严,类似这样的创伤病人明显减少了。同时,随着人们饮食和生活习惯的改变,患心脑血管疾病的人越来越多,例如急性心梗、冠心病、脑卒中、动脉瘤破裂、主动脉夹层等疾病明显增加,介入手术的量这几年都在逐年增长。如今手术室外麻醉数量越来越多,几乎达到了50%。
据统计,浙大二院介入诊疗中心年完成各类手术近2万例,麻醉手术部为各类危急重症手术保驾护航,麻醉医生和手术室护士提供24小时无缝隙服务,为患者的生命安全提供可靠的保障。
疼痛科也隶属于麻醉手术部。去年浙大二院疼痛科门诊接诊近17000人次,收治入院病人400余人次,手术治疗350余人次。每年在医院举办院内义诊及患者宣教,累计收益患者及家属1000余人次。
随着加速康复外科的发展,术后急性疼痛的管理也尤为重要。2018年医院术后自控镇痛为13815例,较前一年增加了12.4%。
2013年,浙大二院国内率先建立了集约式无痛诊疗中心,囊括了胃镜、肠镜、气管镜、膀胱镜、宫腔镜、胆道镜等内镜诊疗服务,此外还有超声下穿刺诊疗、超声刀、射频消融等。去年一年共计接纳10万人次检查,其中无痛内镜的比例达到80%。迄今为止,接受国内外同行参观学习3000余人次。
据了解,浙大二院2016年、2017年连续两年总手术量排名全国医院第三位,床均手术量全国第一,2018年总手术量逾14万台,其中手术室外诊疗超过了50%。

麻醉医生究竟能做哪些事情呢?
一方面,随着人民群众医疗需求不断扩大,各类手术量逐年递增,根据浙江省临床麻醉质控中心(挂靠于浙大二院麻醉手术部)的统计,2018年,浙江省麻醉总量达到338万人次,其中手术室外麻醉136万人次,连续2年麻醉总增长率达到20%以上,手术室外麻醉增长达到25%以上。由于微创技术的迅速发展,各个临床科室对麻醉的需求越来越多,手术室外麻醉例数的增长速度很快,预计未来还会大幅度增加。如何安全有效地满足各临床科室的发展需求,是麻醉学科致力于的主要任务。
另一方面,为改善患者健康并降低医疗费用,满足患者个体化医疗需求,麻醉学科逐渐发展为围术期医学的新理念已越来越为广大临床医生所认可,麻醉学专业已经把它的临床实践从“手术室内”扩展到“手术室外”,包括“急性疼痛治疗”、“术后监护治疗”、“重症监护治疗”、“急救复苏治疗”、“慢性疼痛治疗”、“睡眠治疗”和“姑息治疗”在内的围术期医疗范畴。
随着人口老龄化程度的不断加深,高龄及超高龄患者的手术麻醉已不再成为禁忌,但是,高龄患者有其自身特点,比如基础疾病多、应激能力弱、脏器功能减退、术后并发症多,这些必然大幅度地增加了围术期风险。这就要求麻醉医生加强术前评估,完善术前检查,关注认知功能、内环境改变、制定术后疼痛管理方案、参与术后康复等,针对每一位高龄患者制定个体化的围术期管理方案。
另据了解,随着越来越多的学科提出舒适化诊疗的需求,麻醉医生的团队建设跟不上临床发展,缺口很大。据了解,每1万自然人群中,美国有麻醉医生、麻醉护士各1.25人;英国有麻醉医生2.8人,中国才有麻醉医生0.5人,如果按照欧美国家的比例计算,中国还缺30万名麻醉医生。
2018年8月国家卫健委、国家发改委、教育部、财政部、人力资源社会保障部、国家中医药管理局、国家医疗保障局七部委联合发布《关于印发加强和完善麻醉医疗服务意见的通知》及《政策解读》,为麻醉科建设提出指导性意见。总体要求包括加强麻醉医生培养和队伍建设,增加麻醉数量,扩大麻醉医疗服务领域,创新推广镇痛服务,调动麻醉医务人员积极性。《意见》中要求逐渐调整麻醉医生与手术医生的比例至合理范围,三级综合医院1:3,二级及以下综合医院不低于1:5,目前,浙大二院麻醉医生与手术医生比例为1:2.3,浙江省麻醉医生与手术医生比例为1:5.5。

